Μεταμοσχεύσεις κερατοειδούς
Ο Χειρουργός Οφθαλμίατρος Δρ. Κωνσταντίνος Καραμπάτσας διαθέτει μοναδική εμπειρία στη χειρουργική κερατοειδούς, έχοντας πραγματοποιήσει μεγάλο αριθμό μεταμοσχεύσεων σε Ελλάδα και εξωτερικό. Με εκπαίδευση και διδακτορικό στο Πανεπιστήμιο του Bristol και πολυετή θητεία στην Πανεπιστημιακή Κλινική Θεσσαλίας, πρωτοστάτησε στη δημιουργία της πρώτης Μονάδας Μεταμοσχεύσεων Κερατοειδούς στην κεντρική Ελλάδα.
Εξειδικεύεται τόσο στις κλασικές κερατοπλαστικές όσο και στις σύγχρονες επιλεκτικές μεταμοσχεύσεις (DALK, DSAEK, DMEK), που προσφέρουν ταχύτερη ανάρρωση, καλύτερη όραση και μειωμένο κίνδυνο επιπλοκών. Η διεθνώς αναγνωρισμένη επιστημονική του δράση, σε συνδυασμό με την εμπειρία του σε δύσκολα και σπάνια περιστατικά, τον καθιστούν κορυφαία επιλογή για ασθενείς που χρειάζονται μεταμόσχευση κερατοειδούς με τα υψηλότερα πρότυπα ασφάλειας και επιτυχίας.
Οι μεταμοσχεύσεις κερατοειδούς αποτελούν μια από τις πιο επιτυχημένες και σωτήριες επεμβάσεις της σύγχρονης Oφθαλμολογίας, προσφέροντας την ευκαιρία αποκατάστασης της όρασης σε ασθενείς με σοβαρές βλάβες ή παθήσεις του κερατοειδούς. Με την πρόοδο της επιστήμης και της τεχνολογίας, η διαδικασία αυτή έχει εξελιχθεί σημαντικά, διασφαλίζοντας μεγαλύτερα ποσοστά επιτυχίας και μικρότερη διάρκεια ανάρρωσης.
Τι είναι ο κερατοειδής χιτώνας;
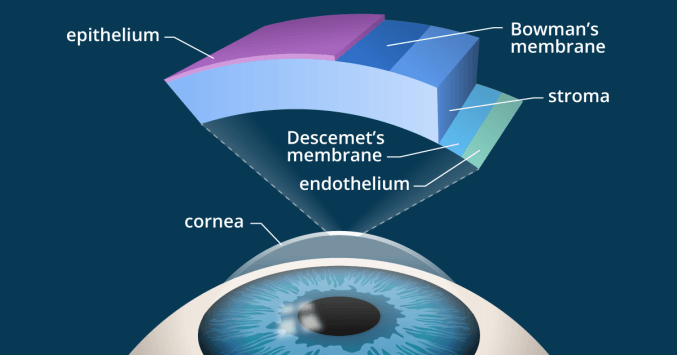
Ο κερατοειδής χιτώνας είναι ο πρόσθιος διαφανής χιτώνας του ματιού. Στην καθαρότητα του κερατοειδούς και την καμπυλότητά του οφείλεται κατά κύριο λόγο η ευκρινής εστίαση των εικόνων που προσλαμβάνουμε, πάνω στον αμφιβληστροειδή χιτώνα, στο πίσω μέρος του ματιού.
Κάθε κατάσταση που επηρεάζει τον κερατοειδή χιτώνα ή τη διαύγειά του μπορεί να επηρεάσει την όραση. Σε κάποιες καταστάσεις που καταλήγουν σε θόλωση του κερατοειδούς (τραύματα, μολύνσεις, εγκαύματα, μετεγχειρητικό ή ηλικιακό οίδημα) ή ανωμαλία στην επιφάνειά του (κερατόκωνος), η μεταμόσχευση κερατοειδούς (κερατοπλαστική) αποτελεί την μόνη λύση για την αποκατάσταση της όρασης.
Μεταμοσχεύσεις κερατοειδούς: Από πού λαμβάνεται το μόσχευμα;
Στη μεταμόσχευση κερατοειδούς αντικαθιστούμε χειρουργικά ολόκληρο τον πάσχοντα κερατοειδή ή κάποιο τμήμα του με άλλον που προέρχεται από δότη. Πρόκειται για μεταμόσχευση ιστού και όχι οργάνου (όπως π.χ. του νεφρού ή ολόκληρου του οφθαλμού).
Στην Ελλάδα λόγω έλλειψης οργανωμένων τραπεζών ιστικών μοσχευμάτων, αλλά και λόγω έλλειψης δωρητών, συνήθως τα μοσχεύματα προέρχονται από «τράπεζες οφθαλμών» του εξωτερικού. Οι αναγνωρισμένες τράπεζες οφθαλμών λειτουργούν κάτω από αυστηρό έλεγχο και συγκεκριμένες προϋποθέσεις και κανονισμό λειτουργίας και παρέχουν πάντα μοσχεύματα έπειτα από ενδελεχή και πλήρη έλεγχο.
Οι μεταμοσχεύσεις κερατοειδούς παραμένουν μία από τις πιο συχνές και με τα υψηλότερα ποσοστά επιτυχίας (περί το 95%) επεμβάσεις μεταμόσχευσης.
Σε ποια είδη διακρίνονται οι μεταμοσχεύσεις κερατοειδούς;
Ανάλογα με το τμήμα του κερατοειδούς που μεταμοσχεύεται, διακρίνουμε την επέμβαση σε:
- ολικού πάχους (διαμπερή) κερατοπλαστική
- πρόσθια (μερικού πάχους) κερατοπλαστική – DALK
- οπίσθια (μερικού πάχους) κερατοπλαστική –DSEK, DSAEK και DMEK
Οι μεταμοσχεύσεις του κερατοειδούς είναι ιδιαίτερα ασφαλείς και πραγματοποιούνται εδώ και πολλά χρόνια.
Δεν απαιτείται νοσηλεία του ασθενούς στο νοσοκομείο μετά το πέρας της επέμβασης, η οποία συνήθως έχει διάρκεια μίας ώρας. Ο κερατοειδής επουλώνεται αργά και η οπτική οξύτητα βελτιώνεται σταδιακά. Ωστόσο ο ασθενής μπορεί να επιστρέψει άμεσα στην εργασία του.
Η βιωσιμότητα των μοσχευμάτων κερατοειδούς συνήθως διαρκεί δεκαετίες. Απορρίπτονται από τον οργανισμό αρκετά σπάνια. Οι πιθανότητες απόρριψης σχετίζονται με την προεγχειρητική διάγνωση. ‘Ενας οφθαλμός με έντονη προεγχειρητική φλεγμονή έχει περισσότερες πιθανότητες απόρριψης από έναν οφθαλμό στον οποίο δεν υπάρχει φλεγμονή. Για παράδειγμα στον κερατόκωνο (μη φλεγμονώδης πάθηση), η 10ετής επιβίωση του μοσχεύματος αγγίζει το 95% και η πιθανότητα απόρριψης είναι κάτω από 5%. Όταν συμβεί απόρριψη του μοσχεύματος, αυτή συμβαίνει συνήθως εντός του πρώτου χρόνου μετά τη μεταμόσχευση. Ο οφθαλμίατρός σας μπορεί να αναγνωρίσει πρώιμα σημάδια απόρριψης του μοσχεύματος, ώστε τροποποιώντας τη θεραπεία να εμποδίσει την απόρριψη. Αν παρά ταύτα δεν αντιμετωπιστεί επιτυχώς ένα επεισόδιο απόρριψης, η επέμβαση μπορεί τις περισσότερες φορές να επιχειρηθεί ξανά χωρίς πρόβλημα.
Ο λόγος που δεν απορρίπτονται συχνότερα τα μοσχεύματα κερατοειδούς είναι γιατί ο κερατοειδής δεν έχει αγγεία. Για τον λόγο αυτό στις συνηθισμένες μεταμοσχεύσεις κερατοειδούς δεν γίνεται έλεγχος ιστοσυμβατότητας, ούτε καν έλεγχος της ομάδας αίματος δότη και λήπτη. Στις περισσότερες περιπτώσεις δεν χρειάζεται συστηματική ανοσοκαταστολή και η μετεγχειρητική αγωγή περιλαμβάνει μόνο κολλύρια που ενσταλάζονται πάνω στο μάτι κάθε λίγες ώρες τις πρώτες μέρες. Τα κολλύρια σταδιακά ελαττώνονται και συνήθως η θεραπεία σταματά τελείως μετά από 6-12 μήνες. Σε εξαιρετικές περιπτώσεις χρειάζεται να γίνει χρήση ειδικής επιπρόσθετης προεγχειρητικής ή μετεγχειρητικής αγωγής.
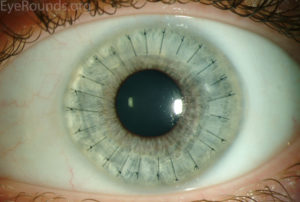
Εικόνα οφθαλμού μετά από διαμπερή μεταμόσχευση κερατοειδούς.
Η διαδικασία αφαίρεσης του κεντρικού μέρους του πάσχοντος κερατοειδούς γίνεται με ειδικά αυτοματοποιημένα τρυπάνια ή με το Femtosecond Laser. Πρόκειται για μια επαναστατική τεχνολογία στην οφθαλμολογική χειρουργική γενικότερα, και στις επεμβάσεις μεταμόσχευσης ειδικότερα.
Με το laser αυτό καταργείται, ουσιαστικά, το νυστέρι. Τα πλεονεκτήματα του femtosecond laser στην κερατοπλαστική είναι:
- H εξαιρετική γεωμετρική ακρίβεια «ταιριάσματος» δότη (μοσχεύματος) και δέκτη κερατοειδούς.
- Η σημαντική μείωση των αναγκαίων ραμμάτων, γεγονός που προσφέρει καλύτερη, ταχύτερη επούλωση.
- Εξασφάλιση βιωσιμότητας του μοσχεύματος και η δραστική μείωση του ιατρογενούς αστιγματισμού.
Η επέμβαση ολοκληρώνεται με τη συρραφή του μοσχεύματος στον κερατοειδή του λήπτη με χρήση πάρα πολύ λεπτών ραμμάτων, τα οποία αφαιρούνται μήνες μετά την επέμβαση. Η πλήρης επούλωση και η τελική αποκατάσταση της όρασης μπορεί να έχει διάρκεια 6-12 μηνών συνήθως.
Κοπή του κερατοειδούς δότη και δέκτη με τεχνολογία femtolaser, ώστε να υπάρξει τέλεια εφαρμογή των ιστών.
Πραγματοποιείται επιλεκτική αντικατάσταση μόνο του πρόσθιου (επιφανειακού) τμήματος του κερατοειδούς. Η μέθοδος χρησιμοποιείται όταν θέλουμε να διορθώσουμε ουλές (τραυματικές, μολυσματικές, κερατόκωνου) που αφορούν μόνο τα εξωτερικά τμήματα του κερατοειδούς. Τα τμήματα αυτά μπορούν να αφαιρεθούν και να αντικατασταθούν από μόσχευμα μερικού πάχους.
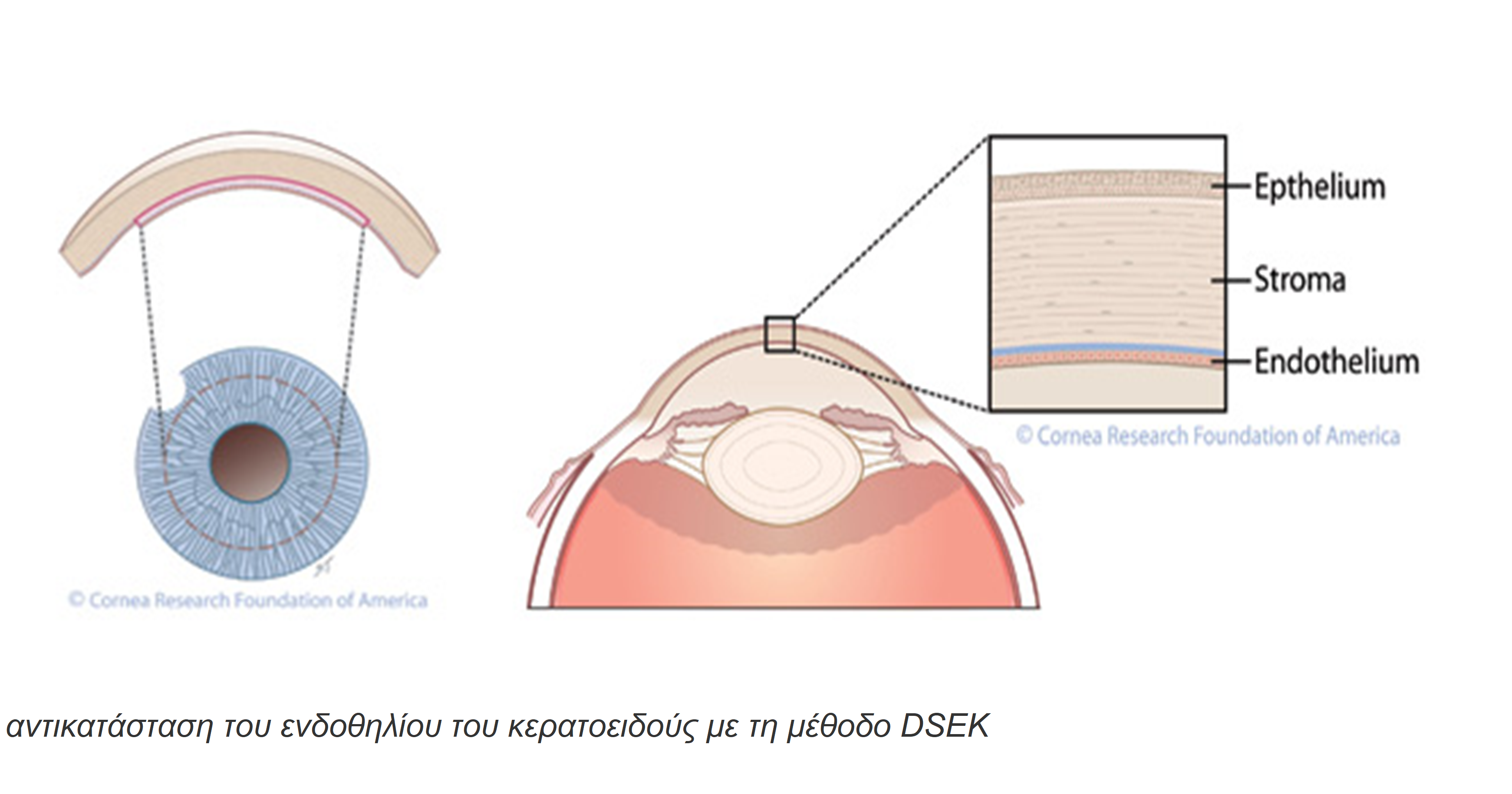
Η μέθοδος αυτή είναι ιδανική για νέους ασθενείς, όπου θέλουμε να διατηρήσουμε τη λειτουργία του (υγιούς λόγω ηλικίας) ενδοθηλίου του κερατοειδούς (το ενδοθήλιο είναι η εσωτερική στοιβάδα του κερατοειδούς).
Πλεονεκτήματα της τεχνικής είναι κυρίως:
- Η αποφυγή χειρισμών εντός του οφθαλμού και η απουσία του κινδύνου ενδοθηλιακής απόρριψης.
- Η ταχύτερη ανάρρωση σε σχέση με τις ολικές μεταμοσχεύσεις κερατοειδούς.
- Η μικρότερη πιθανότητα εμφάνισης μετεγχειρητικών επιπλοκών, όπως λοιμώξεις ή φλεγμονές.
- Η διατήρηση της φυσικής αντοχής και σταθερότητας του ματιού.
- Η υψηλή αποτελεσματικότητα στη βελτίωση της όρασης, ιδιαίτερα σε περιπτώσεις κερατόκωνου.
- Η καλύτερη συμβατότητα του μοσχεύματος με τους υπάρχοντες ιστούς, εξασφαλίζοντας μεγαλύτερη μακροχρόνια σταθερότητα των αποτελεσμάτων.
Και στην περίπτωση της DALK, η αφαίρεση του παθολογικού ιστού (στρώμα του κερατοειδούς) μπορεί να γίνει με εξαιρετική ακρίβεια στο ανώτερο τμήμα του στρώματος, με την βοήθεια του Femtosecond Laser και του Excimer Laser.
Αυτή η διεργασία μπορεί να συνδυαστεί με διασύνδεση κολλαγόνου (cross-linking, CXL), το οποίο εφαρμόζεται και στους δύο κερατοειδείς (δότη/δέκτη), με στόχο τη μέγιστη σταθεροποίησή τους.
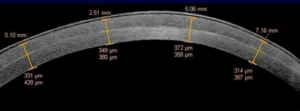
Αξιολόγηση αποτελέσματος στρωματικής μεταμόσχευσης με OCT.

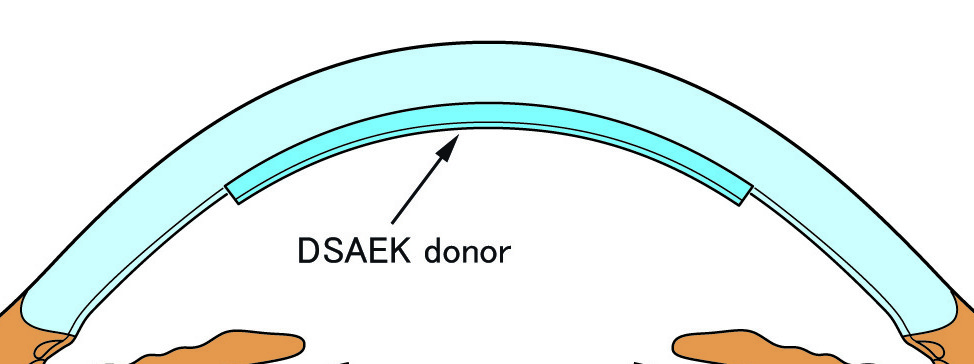
Η οπίσθια τμηματική κερατοπλαστική περιλαμβάνει σύγχρονες και εξειδικευμένες τεχνικές μεταμόσχευσης κερατοειδούς, όπως η DSEK (Descemet’s Stripping Endothelial Keratoplasty), η DSAEK (Descemet’s Stripping Automated Endothelial Keratoplasty) και η DMEK (Descemet’s Membrane Endothelial Keratoplasty). Πρόκειται για τεχνικές που αντικαθιστούν επιλεκτικά μόνο την εσωτερική, ενδοθηλιακή στοιβάδα του κερατοειδούς, αφήνοντας ανέπαφα τα υπόλοιπα τμήματα.
Αυτές οι μέθοδοι εφαρμόζονται κυρίως σε περιπτώσεις που πάσχει αποκλειστικά το ενδοθήλιο, δηλαδή η εσωτερική στοιβάδα κυττάρων του κερατοειδούς, όπως σε ασθενείς με:
- Ενδοθηλιακή δυστροφία Fuchs.
- Κερατοειδή που έχουν υποστεί βλάβες μετά από χειρουργικές επεμβάσεις καταρράκτη.
- Διάφορες μορφές ενδοθηλιακής ανεπάρκειας.
Η διαδικασία πραγματοποιείται μέσω μιας μικρής τομής, η οποία μειώνει σημαντικά τη χειρουργική επεμβατικότητα. Το μόσχευμα, το οποίο περιλαμβάνει την εσωτερική στοιβάδα του κερατοειδούς (με ή χωρίς τη μεμβράνη του Descemet, ανάλογα με τη μέθοδο), τοποθετείται με ακρίβεια στη θέση του και συγκρατείται με τη βοήθεια ειδικού αερίου ή αέρα που εγχέεται στο εσωτερικό του ματιού.
Πλεονεκτήματα της οπίσθιας τμηματικής κερατοπλαστικής:
- Αποφυγή χρήσης στηρικτικών ραμμάτων: Εξαλείφεται ο μετεγχειρητικός αστιγματισμός που σχετίζεται με τις κλασικές μεταμοσχεύσεις ολικού πάχους.
- Ταχύτερη αποκατάσταση όρασης: Οι ασθενείς βιώνουν σημαντική βελτίωση της όρασης μέσα σε λίγες εβδομάδες, σε αντίθεση με τους μήνες που απαιτούνται για κλασική μεταμόσχευση.
- Μειωμένος κίνδυνος απόρριψης του μοσχεύματος: Επειδή αντικαθίσταται μόνο η ενδοθηλιακή στοιβάδα, το ανοσολογικό φορτίο του μοσχεύματος είναι μικρότερο.
- Σταθερότερα και μακροπρόθεσμα αποτελέσματα: Η διατήρηση της δομικής ακεραιότητας του κερατοειδούς συμβάλλει στη μακροχρόνια επιτυχία της επέμβασης.
- Λιγότερη χειρουργική επέμβαση: Η μικρή τομή ελαχιστοποιεί τις χειρουργικές επιπλοκές και βελτιώνει τη γενική εμπειρία του ασθενούς.
Η επιλογή μεταξύ των επιμέρους τεχνικών (DSEK, DSAEK, DMEK) εξαρτάται από την κατάσταση του ασθενούς, την εμπειρία του χειρουργού και την επιθυμία για απόλυτη ακρίβεια και ταχύτητα στην αποκατάσταση της όρασης.
Η οπίσθια τμηματική κερατοπλαστική θεωρείται σήμερα μια από τις πιο καινοτόμες και αποτελεσματικές λύσεις στη χειρουργική αντιμετώπιση ενδοθηλιακών παθήσεων του κερατοειδούς.
Οι «τράπεζες μοσχευμάτων» είναι οργανισμοί του εξωτερικού, που λειτουργούν σε 24ωρη βάση προκειμένου να διαθέσουν υγιή μοσχεύματα κερατοειδούς για άτομα που έχουν ανάγκη για μεταμόσχευση. Τα κερατοειδικά μοσχεύματα συλλέγονται από πρόσφατα αποθανόντες δότες, αξιολογούνται και αποθηκεύονται για μικρό χρονικό διάστημα σε κατάλληλες συνθήκες.
Για την καλύτερη προστασία του δέκτη, πραγματοποιείται αυστηρός έλεγχος στα αίτια θανάτου του δότη και στο ιατρικό του ιστορικό. Για τον αποκλεισμό μεταδιδόμενων νοσημάτων όπως είναι το AIDS ή η ηπατίτιδα γίνονται οι απαραίτητες εξετάσεις αίματος.
Το μόσχευμα το οποίο χρησιμοποιείται τελικά στον Έλληνα ασθενή προέρχεται από εγκεκριμένες τράπεζες μοσχευμάτων των ΗΠΑ, ενώ η όλη διαδικασία ελέγχεται από τον Εθνικό Οργανισμό Μεταμοσχεύσεων (ΕΟΜ).
Η βιωσιμότητα των μοσχευμάτων κερατοειδούς συνήθως διαρκεί δεκαετίες. Απορρίπτονται από τον οργανισμό αρκετά σπάνια.
Στην περίπτωση του κερατόκωνου η πιθανότητα απόρριψης είναι κάτω από 5 %. Ο λόγος που δεν απορρίπτονται συχνότερα είναι ότι ο κερατοειδής δεν έχει αγγεία. Για τον λόγο αυτό στις συνηθισμένες μεταμοσχεύσεις κερατοειδούς δεν γίνεται έλεγχος ιστοσυμβατότητας, ούτε καν έλεγχος της ομάδας αίματος δότη και λήπτη.
Η μετεγχειρητική αγωγή συνίσταται σε κολλύρια που ενσταλλάσονται πάνω στο μάτι κάθε λίγες ώρες τις πρώτες μέρες. Τα κολλύρια σταδιακά ελαττώνονται και συνήθως η θεραπεία σταματά τελείως μετά από 6-12 μήνες. Σε εξαιρετικές περιπτώσεις χρειάζεται να γίνει ειδική επιπρόσθετη προεγχειρητική ή μετεγχειρητική αγωγή. Όταν συμβεί απόρριψη του μοσχεύματος, αυτή συμβαίνει συνήθως εντός του πρώτου χρόνου μετά τη μεταμόσχευση. Ο οφθαλμίατρός σας μπορεί να αναγνωρίσει πρώιμα σημάδια απόρριψης του μοσχεύματος, ώστε τροποποιώντας τη θεραπεία να εμποδίσει την απόρριψη.
Αν παρά ταύτα δεν αντιμετωπιστεί επιτυχώς ένα επεισόδιο απόρριψης, η επέμβαση μπορεί τις περισσότερες φορές να επιχειρηθεί ξανά χωρίς πρόβλημα.
Εκτός της απόρριψης του μοσχεύματος, οι επιπλοκές της διαμπερούς κερατοπλαστικής είναι οι ίδιες όπως σε κάθε άλλη ενδοφθάλμια επέμβαση (π.χ. καταρράκτη), όπως μόλυνση, φλεγμονή, αιμορραγία, αύξηση της ενδοφθάλμιας πίεσης, αποκόλληση του αμφιβληστροειδούς. Είναι εξαιρετικά σπάνιες και τις περισσότερες φορές αντιμετωπίσιμες.
Όπως όμως κάθε χειρουργική επέμβαση, έτσι και η μεταμόσχευση κερατοειδούς, κρύβει κάποιους κινδύνους επιπλοκών. Εκτός της απόρριψης του μοσχεύματος, οι επιπλοκές της διαμπερούς κερατοπλαστικής είναι οι ίδιες όπως σε κάθε άλλη ενδοφθάλμια επέμβαση, όπως μόλυνση, φλεγμονή, αιμορραγία, αύξηση της ενδοφθάλμιας πίεσης, αποκόλληση του αμφιβληστροειδούς.
Είναι εξαιρετικά σπάνιες και τις περισσότερες φορές αντιμετωπίσιμες. Τέλος, θα πρέπει να αναφερθεί ότι ο αστιγματισμός μετά από ολικού πάχους μεταμόσχευση αποτελεί τον κανόνα και όχι την εξαίρεση.
Κατά μέσον όρο ο τελικός (μετά την αφαίρεση των ραμμάτων) αστιγματισμός ενός μεταμοσχευθέντος οφθαλμού είναι περί τους 3-5 βαθμούς, γεγονός που καθιστά δύσκολη την βέλτιστη τελική όραση χωρίς γυαλιά ή φακούς επαφής. Αυτό το φαινόμενο είναι πιο έντονο στους νέους κερατοκωνικούς ασθενείς.
Θα πρέπει να αναφερθεί ότι ο αστιγματισμός μετά από ολικού πάχους μεταμόσχευση αποτελεί τον κανόνα και όχι την εξαίρεση. Κατά μέσον όρο ο τελικός (μετά την αφαίρεση των ραμμάτων) αστιγματισμός ενός μεταμοσχευθέντος οφθαλμού είναι περί τους 3-5 βαθμούς, γεγονός που καθιστά δύσκολη την βέλτιστη τελική όραση χωρίς γυαλιά ή φακούς επαφής. Αυτό το φαινόμενο είναι πιο έντονο στους νέους κερατοκωνικούς ασθενείς.
Υπάρχει δυνατότητα διόρθωσης του μετεγχειρητικού αστιγματισμού και της μυωπίας με τη χρήση εξατομικευμένης excimer laser επιφανειακής φωτοδιαθλαστικής κερατεκτομής (PRK) ή LASIK. Τα αποτελέσματα είναι καλύτερα όταν επιχειρείται εξατομικευμένη διόρθωση με δεδομένα από το μετωπικό κύμα επιφανείας του κερατοειδούς (corneal weavefront).
Ο Καθηγητής Οφθαλμολογίας Χειρουργός Οφθαλμίατρος Κωνσταντίνος Καραμπάτσας κατέχει εδώ και πάνω από μια 25ετία απόλυτη εξειδίκευση στις μεταμοσχεύσεις κερατοειδούς που προέρχεται από μακροχρόνια εκπαίδευση και μετεκπαίδευσή του στις συγκεκριμένες παθήσεις σε Πανεπιστημιακά Κέντρα Αριστείας του εξωτερικού. Επίσης η Διδακτορική Διατριβή του ιατρού αναφέρεται στις μεταμοσχεύσεις κερατοειδούς. Επικοινωνήστε μαζί μας και κλείστε το ραντεβού σας για να απαλλαχθείτε άμεσα από οποιοδήποτε πρόβλημα όρασης σας απασχολεί.
Το κείμενο υπογράφει ο Dr. Κωνσταντίνος Καραμπάτσας MD, PhD, MRCOphth, FEBO, FRCS Χειρουργός – Οφθαλμίατρος, Επίκ. Καθηγητής Οφθαλμολογίας Διδάκτωρ Πανεπιστημίου Bristol, UK.
Εξειδικεύσεις : Μεταμοσχεύσεις κερατοειδούς, Χειρουργική καταρράκτη, διαθλαστική χειρουργική με laser, επεμβάσεις γλαυκώματος.